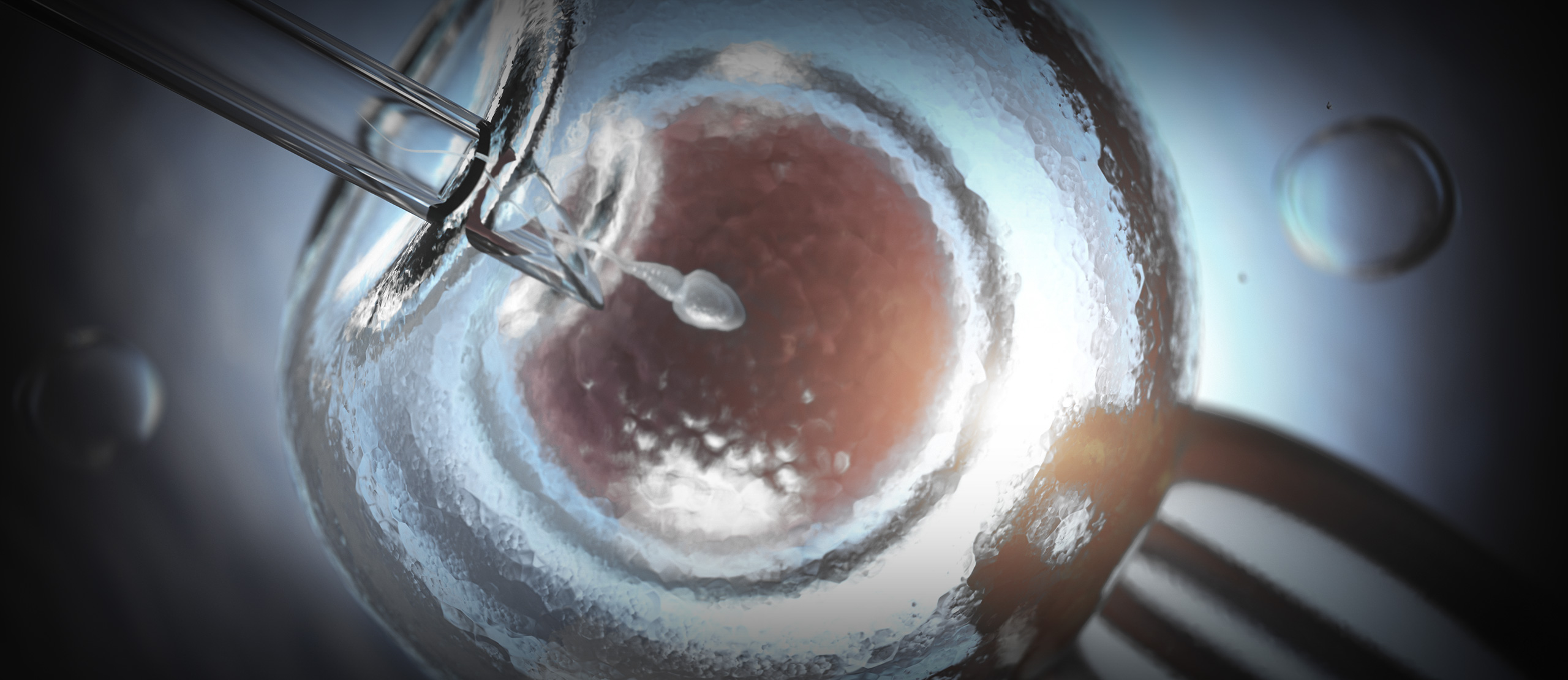
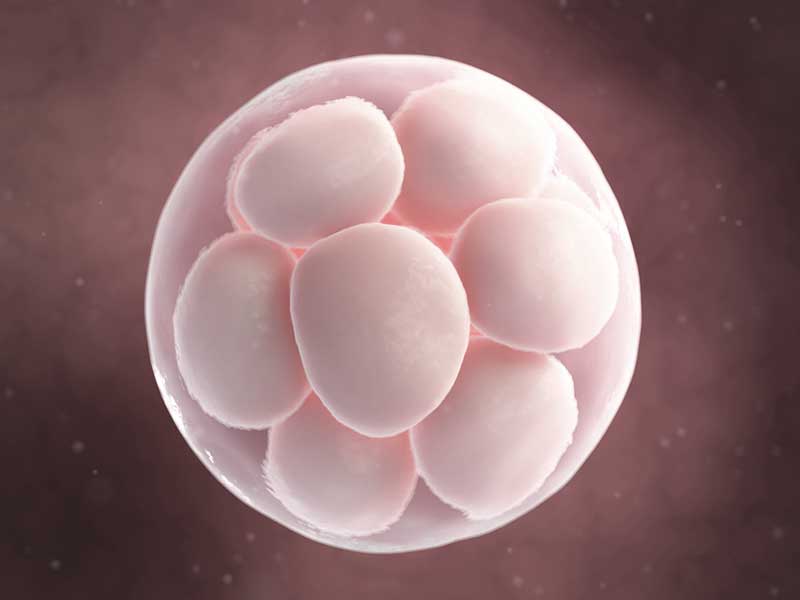
Εξωσωματική Γονιμοποίηση
Κατά την Εξωσωματική Γονιμοποίηση και μετά από έναν αριθμό εργαστηριακών εξετάσεων, η γυναίκα αρχικά, υποβάλλεται σε ορμονική θεραπεία η οποία έχει βασικό στόχο την πολλαπλή ωοθυλακιορρηξία.
Στη συνέχεια ακολουθεί η γονιμοποίηση των ωαρίων, τα οποία έχουν ληφθεί από τις ωοθήκες με τη βοήθεια ενός σύγχρονου υπερήχου στο εργαστήριο με το ήδη επεξεργασμένο και ελεγμένο σπέρμα του συντρόφου. Τέλος, πραγματοποιείται η εμβρυομεταφορά η οποία λαμβάνει χώρα μετά την ανάπτυξη των εμβρύων είτε στο στάδιο των 4 κυττάρων είτε στο στάδιο της βλαστοκύστης.
Πιο συγκεκριμένα, τα στάδια που ακολουθούνται κατά τη διαδικασία της εξωσωματικής περιγράφονται συνοπτικά παρακάτω:
Πρόκληση Ωοθυλακιορρηξίας
Διέγερση Ωοθηκών
Στο φυσικό κύκλο, η ωρίμανση του ωοθυλακίου και η ωοθυλακιορρηξία εξαρτώνται από ορμόνες παραγόμενες στον εγκέφαλο όπως η ορμόνη GnRH που απελευθερώνεται κατά ώσεις από τον υποθάλαμο και ενεργοποιεί την απελευθέρωση της FSH και της LH, οι οποίες προάγουν την ωρίμανση των ωοθυλακίων στις ωοθήκες. Πρέπει να σημειωθεί ότι, παρόλο που στο ξεκίνημα ενός κύκλου στρατολογούνται αρκετά ωοθυλάκια, η γυναίκα παράγει συνήθως μόνο ένα ωάριο. Για την ωρίμανση, λοιπόν, πολλαπλών ωοθυλακίων σε έναν κύκλο, πρέπει ο φυσικός μηχανισμός να κατασταλεί, κάτι που επιτυγχάνεται σε 3 βήματα:
- Καταστολή της φυσικής ρύθμισης των ωοθηκών
-
- Υπάρχουν δύο δυνατότητες:
- α. Αγωνιστές GnRH
- Υπάρχουν δύο δυνατότητες:
Το φάρμακο, το οποίο λειτουργεί ως φυσικό GnRH, μπορεί να χορηγηθεί είτε ως ένα ρινικό σπρέι, είτε ως ημερήσια ή μηνιαία ένεση GnRH και έχει την ιδιότητα να προκαλέσει καταρχήν το φαινόμενο της “έξαρσης” (flare-up effect) της FSH και της LH και κατόπιν την καταστολή αυτών. Για το λόγο αυτό, οι GnRH αγωνιστές χορηγούνται περίπου 7- 14 ημέρες πριν από την έναρξη του κύκλου.
-
-
- β. GnRH ανταγωνιστές
-
Δεν προκαλούν το φαινόμενο της έξαρσης αλλά είναι σε θέση εντός 8ώρου να καταστείλουν την LH, και χορηγούνται από τις πρώτες ημέρες του κύκλου.
Υπάρχουν δυο πρωτόκολλα πρόκλησης ωοθυλακιορρηξίας: α. πρωτόκολλο αγωνιστή και β. πρωτόκολλο ανταγωνιστή.
Με την καταστολή της υπόφυσης (φαρμακευτική υποφυσεκτομία), επιτυγχάνεται ένας ανεξάρτητος φαρμακευτικός κύκλος έτσι ώστε οι ωοθήκες, επιστρατεύοντας ωάρια που αλλιώς θα υποστρέφονταν, τα οδηγούν σε ωρίμανση (πολλαπλή ωοθυλακιορρηξία).
- Ελεγχόμενη διέγερση της ανάπτυξης των ωοθυλακίων
Για την πολλαπλή ωοθυλακιορρηξία χρησιμοποιούνται διάφορα φάρμακα, π.χ. HMG (ανθρώπινη εμμηνοπαυσιακή γοναδοτροπίνη), FSH και LH.
- Ολοκλήρωση της ωρίμανσης των ωαρίων
Η ανθρώπινη χοριακή γοναδοτροπίνη (hCG) είναι μια ορμόνη με δράση παρόμοια με την LH. Είναι η ένεση που πραγματοποιείται 36 ώρες πριν από την επιθυμητή ωοθυλακιορρηξία, η οποία δρα ευεργετικά στην ωρίμανση των ωαρίων μέσα στο ωοθυλάκιο και ακολουθεί η ωοληψία.
Υπερηχογραφικός Έλεγχος Ανάπτυξης Ωοθυλακίων
Με συνεχή υπερηχογραφικό έλεγχο και αιματολογικές εξετάσεις για τον έλεγχο της οιστραδιόλης, μπορεί να ελεγχθεί ο αριθμός και η ανάπτυξη των ωοθυλακίων στον εμμηνορρυσιακό κύκλο (τα οποία θεωρητικά περιέχουν από ένα ωάριο), ενώ η λήψη των ωαρίων πρέπει να πραγματοποιηθεί όταν αυτά έχουν ωριμάσει εντός της ωοθήκης. Η διαδικασία που ακολουθείται σε αυτό το στάδιο της εξωσωματικής γονιμοποίησης περιγράφεται συνοπτικά παρακάτω:
Πραγματοποιείται το πρώτο υπερηχογράφημα πριν από την έναρξη της θεραπείας, ενώ το δεύτερο γίνεται για τη μέτρηση του αριθμού και του μεγέθους των ωοθυλακίων, περίπου 6 με 8 ημέρες μετά από την έναρξη των φαρμάκων που προκαλούν την ανάπτυξη των ωοθυλακίων και την ίδια μέρα εξετάζονται τα επίπεδα των ορμονών στο αίμα. Ένα ωοθυλάκιο διαμέτρου 18-20 mm, θεωρείται κατάλληλο ώστε να πραγματοποιηθεί φαρμακευτικά η ωρίμανσή του και δεδομένου ότι η ανάπτυξη του είναι περίπου 2 χιλιοστά την ημέρα, η στιγμή της ωοθυλακιορρηξίας μπορεί να υπολογιστεί 3 με 4 ημέρες νωρίτερα. Στη συνέχεια, 40 ώρες μετά την άνοδο της LH στο αίμα ακολουθεί η ωοθυλακιορρηξία, η ασθενής λαμβάνει σαφείς οδηγίες για την ώρα που πρέπει να της χορηγηθεί η ένεση με την b-HCG και 36 ώρες αργότερα πραγματοποιείται το στάδιο της ωοληψίας.
Ωοληψία στην Εξωσωματική Γονιμοποίηση
Η λήψη των ωαρίων πραγματοποιείται υπερηχογραφικά με κολπική κεφαλή. Οι εμβρυολόγοι ανευρίσκουν στα στερεοσκοπικά μικροσκόπια τα ωάρια, τα οποία βρίσκονται μέσα στο ωοθυλακικό υγρό.
Εφαρμογή: Η λήψη των ωαρίων μπορεί να γίνει και σε εξωτερικό ιατρείο. Η ασθενής προσέρχεται στο κέντρο νηστική (για 7 ώρες περίπου). Η λήψη των ωαρίων πραγματοποιείται συνήθως με μία σύντομη γενική αναισθησία ή με τοπική νάρκωση και δε διαρκεί περισσότερο από 10 λεπτά.
Γονιμοποίηση Ωαρίων και Ανάπτυξη Εμβρύων
Σε αυτό το στάδιο λαμβάνει χώρα η προετοιμασία Ωαρίων, η επεξεργασία του σπέρματος, η γονιμοποίηση και η ανάπτυξη του εμβρύου.
Κατά την προετοιμασία των ωαρίων, τα ωάρια εξετάζονται μεμονωμένα μικροσκοπικά στο εργαστήριο και επιλέγονται τα ώριμα εξ’ αυτών για τη γονιμοποίηση. Την ημέρα της ωοληψίας, γίνεται η επεξεργασία σπέρματος του συντρόφου από το ειδικό ανδρολογικό εργαστήριο, ώστε να επιλεγούν τα κατάλληλα προς γονιμοποίηση σπερματοζωάρια. Για τον ίδιο σκοπό δύναται να χρησιμοποιηθούν κρυοσυντηρημένα σπερματοζωάρια. Στη συνέχεια, η γονιμοποίηση γίνεται σε ένα τρυβλίο στο οποίο εναποτίθενται περίπου 50.000 σπερματοζωάρια με πολύ καλή κινητικότητα. Αυτά προσκολούνται στη διαφανή ζώνη που περιβάλλει το ωάριο, αλλά μόνο ένα σπερματοζωάριο διαπερνά την κυτταρική μεμβράνη με αποτέλεσμα να γονιμοποιήσει το ωάριο. Πρέπει να σημειωθεί ότι η ανάπτυξη του εμβρύου, ανεξάρτητα από το αν πρόκειται για φυσική σύλληψη ή μέσω τεχνικών υποβοηθούμενης αναπαραγωγής, παραμένει η ίδια.
Ανάπτυξη Εμβρύου
Κατά την εξωσωματική γονιμοποίηση, η ανάπτυξη των εμβρύων στο εργαστήριο, πραγματοποιείται υπό ελεγχόμενες συνθήκες θερμοκρασίας, υγρασίας και διοξειδίου του άνθρακα.
Δεν αναπτύσσονται όλα τα έμβρυα από το PN-στάδιο στο στάδιο της βλαστοκύστης. Μετά από το στάδιο των τεσσάρων έως οκτώ κυττάρων του εμβρύου, ο γενετικός του κώδικας είναι αυτός που καθορίζει την περαιτέρω ανάπτυξή του και έτσι, έχει παρατηρηθεί ότι μόνο το 30% των PN σταδίων θα φτάσει στο στάδιο της βλαστοκύστης.
Η ημέρα της εμβρυομεταφοράς ποικίλλει από δύο έως πέντε ημέρες. Στην περίπτωση που η εμβρυομεταφορά γίνεται μετά από 5 ημέρες, μιλάμε για μεταφορά στο στάδιο της βλαστοκύστης. Μέχρι σήμερα δεν υπάρχουν σαφής αναφορές ερευνών για το εάν και πώς η ημέρα μεταφοράς επηρεάζει το ποσοστό εμφύτευσης.
Κατά τη μεταφορά στη μήτρα, η ασθενής τοποθετείται σε γυναικολογική θέση και τα έμβρυα τα οποία αναπτύχθηκαν, αναρροφώνται μέσα σε ένα λεπτό καθετήρα, ο οποίος εισάγεται δια μέσου του τραχήλου στη μητριαία κοιλότητα. Αξίζει να σημειωθεί ότι η εν λόγω διαδικασία είναι εντελώς ανώδυνη και ότι στη συνέχεια, η ασθενής συνιστάται να μείνει ξαπλωμένη για περίπου μισή με μία ώρα. Μετά την εμβρυομεταφορά, η ασθενής λαμβάνει υποστηρικτική ορμονική θεραπεία με προγεστερόνη, έως την ημέρα του τεστ κύησης.
Πριν από την εμβρυομεταφορά με την οποία ολοκληρώνεται εν μέρει η εξωσωματική γονιμοποίηση, συζητείται με το ζευγάρι ο αριθμός των εμβρύων που γονιμοποιήθηκαν και η ποιότητα αυτών. Ο αριθμός των εμβρύων που θα μεταφερθεί αποτελεί απόφαση του ζευγαριού, ενώ στην περίπτωση που υπάρχουν περισσότερα έμβρυα από τον επιθυμητό αριθμό για μεταφορά, αυτά καταψύχονται και αποθηκεύονται για μελλοντική χρήση.
Για περισσότερες λεπτομέρειες αναφορικά με τη διαδικασία και την εξωσωματική γονιμοποίηση, το κόστος αυτής, τους κινδύνους και τα ποσοστά επιτυχίας, μη διστάσετε να επικοινωνήσετε μαζί μας και να πάρετε μέρος σε μία από τις ενημερωτικές συναντήσεις που γίνονται στην Κλινική μας! Θα χαρούμε να σας συναντήσουμε!